© 2026 Iniciativa pro efektivní zdravotnictví
Jako ilustrativní nahlédnutí do rozhodovacího procesu lékařů představuje stěžejní medicínský dokument sumarizující průběh hospitalizace, stanovenou diagnózu, aplikovanou léčbu a doporučení pro následnou péči, tzv. epikríza. Ideálně by měla být precizním destilátem klinického úsudku vycházejícím z odborných vyšetření a klinických observací. V praxi je ovšem tato syntéza často zatížena tím, že je vytvořena v časovém presu, kterému jsou klinici vystaveni, a založena na potenciálně zkresleném vzorku informací. I lékař je totiž jen člověk s kognitivními zkresleními, které diskutujeme níže. Neexistují dobré výzkumy, které by kvantifikovaly závažnost tohoto fenoménu, ale můžeme se opřít alespoň o výsledky meta-analýzy z roku 2015 (Unnewehr et al.). Z ní vyplývá, že používání strukturovaných postupů a check-listů umožňují zlepšit kvalitu interní nemocniční dokumentace o pacientech. Zkušenosti z českých nemocnic ale ukazují, že různá zařízení uplatňují různé postupy, které nemusí být optimální.

Epikríza tudíž nepředstavuje neutrální záznam objektivní reality, nýbrž interpretaci této reality, jež následně strukturuje rozhodování dalších zdravotnických pracovníků. Tato rozhodnutí mají veliké dopady z hlediska zdraví pacientů i celkových výsledků systému; je tedy dobré si klást otázku, zda není rozhodovací proces zatížen nějakými systematickými zkresleními. Ke kompetentnímu zamítnutí této hypotézy by bylo potřebné rigorózně studovat interní záznamy napříč obory a zařízeními a sledovat případné kauzální vazby mezi kvalitou dokumentace, vč. epikríz, a klinickými i ekonomickými výsledky. Anonymizovaná analýza těchto textů i za pomocí jazykových modelů by mohla být do budoucna technicky možná, byť eticky komplikovaná.
Tento klíčový klinický dokument je pouze ukázkou možné širší neefektivity v klinickém rozhodování. Tento jev je přítomný také v mnoha jednotlivých specializacích.
Závažným, často podceňovaným faktorem ovlivňujícím reálné klinické rozhodování je nekonzistentní dodržování standardizovaných klinických doporučení a principů medicíny založené na důkazech (Evidence-Based Medicine – EBM). Ačkoliv jsou tyto dokumenty považovány za zlatý standard, míra jejich faktické implementace do každodenní praxe (zejména v České republice) nebyla dosud systematicky zmapována.
Důvodem je nejen nedostatečná informovanost nebo odpor vůči byrokratizaci, ale i kontextuální faktory – individuální odlišnosti pacienta, komorbidity či nedostatek zdrojů – které mohou vést lékaře k vědomé či nevědomé odchylce od doporučených postupů ve prospěch řešení, které považují v dané situaci za optimální (satisficing), což popsal Herbert Simon již v roce 1956. Tato míra adherence k doporučeným postupům je klíčová, avšak její objektivní měření a analýza systematických odchylek zůstávají obtížné. Je také důležité se pídit po příčinách tohoto neduhu.
Correa et al. (2020) zmapovali bariéry a akcelerátory implementace klinických doporučení: obrázek níže je grafickou syntézou 25 systematických studií. Jako některé z důležitých faktorů autoři zmínili podporu vedení, týmovou dynamiku, nedostatek času, ale také nedostatečnou zřetelnost samotných doporučení.
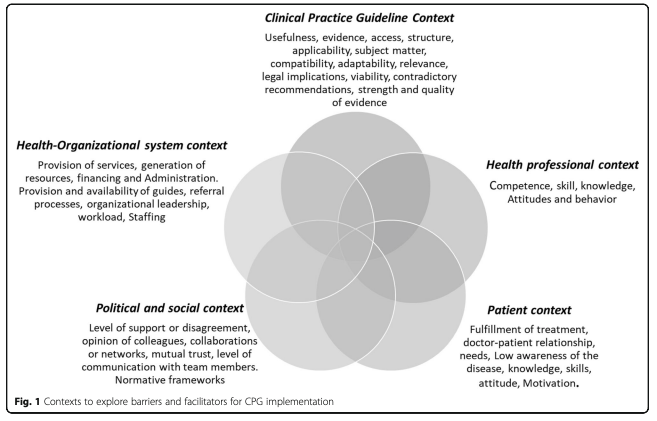
Jak zvýšit míru adherence ke klinickým doporučením a zajistit jejich praktickou aplikovatelnost? Jednou z cest by mohlo být zvýšení praktické užitečnosti klinických doporučení pro lékaře, zejm. v případech pacientů s mnohočetnými chronickými onemocněními (Kirk et al., 2014). Také je důležité, aby se doporučení pravidelně aktualizovala a agilně reagovala na aktuální poptávku oboru (nyní je proces revize guidelines zdlouhavý a mnohdy nestíhá reagovat na technologické a jiné změny). Pokud bychom systematicky změřili míru adherence k doporučením, mohli bychom identifikovat specializace, regiony či typy zařízení, u nichž dochází k největším odchylkám – díky tomu bychom poté mohli cíleně odstraňovat ty nejpalčivější bariéry. K tomu by bylo možné využít otevřená data na Portálu ukazatelů kvality KZP a sledovat, jak souvisí výsledky léčby a dodržování guidelines.
Významná část klinického rozhodování – zejména v oboru psychologie a psychiatrie – je založena na informacích sdělených samotným pacientem (self-report). Tyto informace jsou nadmíru důležité, ale je třeba zvážit několik důležitých faktorů. Pacient může některé informace opomíjet či zkreslovat ve svůj domnělý prospěch a část interpretace symptomů se může ztratit v překladu. Lékař nedisponuje časem ani kapacitami, aby dokázal některé informace verifikovat externími zdroji. Přirozeně to také koliduje s lékařským tajemstvím.
Dalším zdrojem informací o pacientovi jsou záznamy o anamnéze a zdravotním stavu získané jinými lékaři či psychology. Zde je systémovým problémem přetrvávající nekompatibilita a nepropojenost zdravotnické dokumentace napříč různými zdravotnickými zařízeními, a to i přes heroické snahy Národního centra elektronického zdravotnictví (NCEZ) v uplynulých letech. Lékaři se tak často musí rozhodovat na základě neúplné anamnézy pacienta, vč. informací týkajících se adherence k léčbě.
Důsledkem je rozhodování za podmínek zvýšené nejistoty. Tuto oblast je těžké reformovat – jako jediné skutečně systémové řešení se jeví komplexní eHealth systém, který bude obsahovat kompletní zabezpečené informace o stavu pacienta. Problém self-reportů bude ale i nadále přetrvávat, neboť jsme stále daleko od technologické možnosti objektivně verifikovat tvrzení pacientů (bude-li to vůbec kdy eticky možné a žádoucí). Nejvýraznější problémy budou tedy zřejmě i nadále v odvětvích, kde výpověď pacienta hraje zásadní roli.
Jedním z takových odvětví je forenzní psychiatrie, kam spadá agenda ochranného léčení pachatelů s duševními poruchami. Rozhodnutí v této oblasti mají zásadní právní a společenské konsekvence, ať už z pohledu omezování osobní svobody jednotlivců či zajišťování ochrany společnosti.
Lékaři v ochranném léčení stejně jako ostatní klinici zpracovávají epikrízy, zkoumají zdravotní dokumentaci a provádějí klinické hodnocení stavu pacienta. Kromě toho ale mají dle vyhlášky o zdravotnické dokumentaci (444/2024 Sb.) stanovovat a pravidelně přehodnocovat rizika a protektivní faktory podkládající společenskou nebezpečnost pachatele. Tuto nebezpečnost tedy musí umět do jisté míry odhadnout samotný lékař – a musí tedy zvolit určitý postup.
Dosud v ČR převládala jako primární metoda hodnocení této nebezpečnosti nestrukturovaný klinický úsudek, který neměl předepsanou strukturu (ve stylu výše zmíněných klinických doporučení). V poslední době se díky pilotním projektům Ministerstva zdravotnictví (Podpora nových služeb v péči o duševně nemocné; Změna ochranného léčení) rozšiřují strukturované nástroje, které dokáží díky změřeným psychometrickým vlastnostem předvídat riziko opakování trestné činnosti. Tyto nástroje se dlouhodobě ukazují jako výrazně přesnější z hlediska nejen odhadu recidivy, ale také výsledků léčby (Grove & Meehl, 1996; Viljoen et al., 2017).
Tento případ jen ilustruje to, co již dávno zformuloval velmi jasnozřivě Herbert Simon: lidské rozhodování je založeno na omezené racionalitě, neboť nemá dostupné všechny informace, optimalizuje řešení dle principu satisficing a používá heuristiky pro šetření drahocenného času.
Paradoxem je, že mnozí (nejen kliničtí) odborníci často předpokládají imunitu vlastního rozhodování vůči kognitivním zkreslením. Tento postoj je přitom sám o sobě ukázkou jednoho takového zkreslení, tzv. bias blind spot (Pronin et al., 2002). Nic přitom nenasvědčuje tomu, že by lékaři a další vzdělaní lidé takovou imunitou disponovali.
Rozhodování v podmínkách nejistoty je těžká disciplína, se kterou se potýkají lékaři v Česku i jinde ve světě. Pro optimální rozhodnutí o intervenci často chybí potřebná data, dostatečný čas na vyšetření a plná upřímnost ze strany samotného pacienta. Pro posouzení a zlepšení adherence k odborným postupům a zlepšení kvality dokumentace vč. epikríz by bylo potřeba tyto jevy nejprve vědecky probádat, aby bylo zřejmé, do kterých oblastí by se měly alokovat finanční a další podpůrné zdroje. Ve forenzní psychiatrii je důležitá implementace strukturovaných nástrojů na posouzení rizika; další obory by měly rovněž pracovat na tom, aby se péče a rozhodování blížily spíše ideálu “evidence-based” oproti “eminence-based”.
Motivaci ke změně může hledat každý aktér zdravotního systému nejprve u sebe, ale stát a zdravotní pojišťovny by měly rovněž definovat kvalitu rozhodování (a ve výsledku kvalitu péče) jako klíčovou prioritu pro rozvoj tuzemského zdravotnictví.
Correa, V.C., Lugo-Agudelo, L.H., Aguirre-Acevedo, D.C. et al. Individual, health system, and contextual barriers and facilitators for the implementation of clinical practice guidelines: a systematic metareview. Health Res Policy Sys 18, 74 (2020). https://doi.org/10.1186/s12961-020-00588-8
Grove, W. M., & Meehl, P. E. (1996). Comparative efficiency of informal (subjective, impressionistic) and formal (mechanical, algorithmic) prediction procedures: The clinical–statistical controversy. Psychology, public policy, and law, 2(2), 293.
Pronin, E., Lin, D. Y., & Ross, L. (2002). The bias blind spot: Perceptions of bias in self versus others. Personality and Social Psychology Bulletin, 28(3), 369-381.
Simon, H. A. (1956). Rational choice and the structure of the environment. Psychological review, 63(2), 129.
Simon, H. A. (1997). Models of bounded rationality: Empirically grounded economic reason (Vol. 3). MIT press.
Viljoen, J. L., Cochrane, D. M., & Jonnson, M. R. (2018). Do risk assessment tools help manage and reduce risk of violence and reoffending? A systematic review. Law and human behavior, 42(3), 181.
Wyatt, K. D., Stuart, L. M., Brito, J. P., Leon, B. C., Domecq, J. P., Prutsky, G. J., ... & Montori, V. M. (2014). Out of context: clinical practice guidelines and patients with multiple chronic conditions: a systematic review. Medical care, 52, S92-S100.